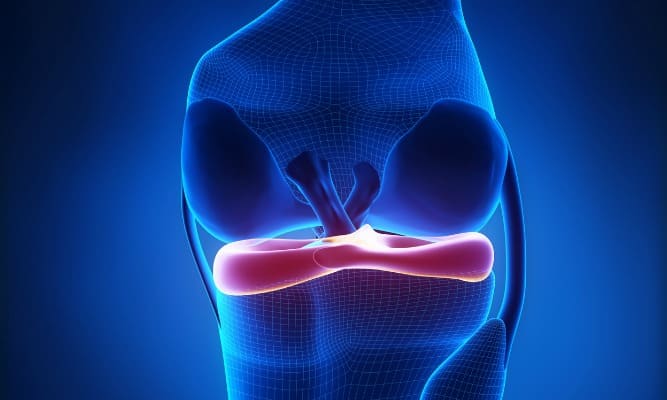
Anatomie du ménisque
Chaque genou possède deux ménisques qui sont des fibrocartilages semi-lunaires venant s'interposer entre le tibia et le fémur. Ces ménisques ont un rôle « d'amortisseur », ils améliorent la congruence de l'articulation et participent à la stabilité du genou. Ils sont donc vulnérables au cours des traumatismes entraînant des mouvements de torsion ou de compression, en particulier le ménisque interne.
Les lésions
Lésions traumatiques
Les lésions méniscales surviennent le plus souvent chez l'adulte jeune, sportif en particulier lors de la pratique du football et du ski. Le ménisque interne est le plus souvent touché (2/3 des cas) dans sa portion postérieure.
Une torsion du genou pied au sol ou une hyperflexion sont les mécanismes les plus souvent rencontrés. Il faut distinguer les lésions méniscales traumatiques associées à une rupture du ligament croisé antérieur de celles dites isolées sans lésion ligamentaire.
Plusieurs types de lésions peuvent être observées :
- La bandelette : fissure verticale au sein du ménisque
- La languette : la fissure se prolonge et détache un petit clapet
- L'anse de seau : lésion qui détache une partie du ménisque qui vient se luxer dans l'échancrure
- Les fissures horizontales
- Les désinsertions périphériques
- Les lésions kystiques
Lésions dégénératives
Chez l'adulte « d'âge mûr », les lésions méniscales peuvent être traumatiques mais elles sont le plus souvent dégénératives, survenant sur un ménisque hypomobile, dénutri et co-existant avec des lésions cartilagineuses.
Il faut retenir que les ménisques ont un rôle protecteur du cartilage et que la résection d'un ménisque doit donc être « économique » et justifiée, car le risque d'arthrose secondaire est majoré, en particulier chez l'adulte « vieillissant ».
Diagnostic
Le diagnostic d'une lésion méniscale repose sur plusieurs éléments. L'interrogatoire permet de préciser le type de mécanisme et de rechercher les signes fonctionnels.
Signes cliniques :
- Blocage en semi-flexion avec impossibilité d'étendre le genou (typique d'une anse de seau)
- Douleur sur l'interligne articulaire interne ou externe, variable selon les positions
- Hydarthrose (épanchement) mécanique, surtout récidivante
- Kyste méniscal externe
- Sensation de dérangement interne, de déboîtement, de pseudo-blocages
- Instabilité avec douleur aiguë (à différencier d'une instabilité ligamentaire)
Il ne faut pas oublier que beaucoup de lésions méniscales sont strictement indolores.
Examens complémentaires :
- Radiographies standards du genou (face, profil, incidence fémoropatellaire à 30°, cliché en schuss)
- IRM : examen de première intention pour confirmer le diagnostic
Les traitements
Abstention chirurgicale
Toutes les lésions méniscales ne sont pas symptomatiques, et certaines peuvent spontanément cicatriser.
En dehors des lésions sur genou instable par rupture du ligament croisé antérieur qui nécessitent un traitement spécifique, l'absence de gêne fonctionnelle, de douleur ou d'hydarthrose chronique doit conduire à une abstention chirurgicale.
Un traitement symptomatique, une éventuelle infiltration intra-articulaire ou le port de semelles valgisantes en cas de lésion interne sur genu varum sont habituellement efficaces.
Arthroscopie
L'arthroscopie est une technique d'investigation et de traitement chirurgical très utile dans les pathologies du genou, dont les suites sont le plus souvent simples et assez rapides. Il s'agit cependant d'une véritable intervention chirurgicale pratiquée au bloc opératoire.
Cette technique nécessite une anesthésie générale ou le plus souvent loco-régionale (péridurale, rachianesthésie, blocs nerveux…). Une consultation auprès d'un médecin anesthésiste est indispensable au moins 48 heures avant l'intervention.
L'hospitalisation se fait le jour de l'intervention en ambulatoire et vous pourrez quitter la clinique le soir même.
Déroulement : un garrot est placé à la racine de votre cuisse. Deux petites cicatrices sont faites de chaque côté du tendon rotulien. Un liquide physiologique irrigue le genou permettant de le distendre et d'obtenir une bonne visibilité.
Méniscectomie partielle
Les lésions symptomatiques, sur un ménisque très abîmé, instable, en zone non vascularisée doivent être retirées. L'âge, le type et le siège de la lésion, et de nombreux facteurs socioprofessionnels sont autant d'éléments à prendre en compte.
La méniscectomie est réalisée sous arthroscopie, elle retire le ménisque de façon partielle. Le fragment mobile ou déchiré est retiré, laissant un tissu méniscal sain, stable et bien régulier.
Réparation méniscale (suture)
La décision de réparer un ménisque dépend de l'âge, du contexte sportif ou professionnel, mais surtout de la localisation de l'atteinte par rapport à la jonction ménisco-synoviale.
Les désinsertions ménisco-synoviales, les fentes périphériques à moins de 5 mm de la jonction doivent être réparées autant que possible si le ménisque n'est pas trop abîmé.
En cas de rupture associée du ligament croisé antérieur, une ligamentoplastie devra être associée à cette réparation.
Suites opératoires et complications
Suites opératoires
Cette chirurgie se fait en ambulatoire et le patient regagne son domicile le jour même. Le bandage mis en place au bloc est à conserver 24 heures.
Soins post-opératoires :
- Une infirmière réalisera les pansements 3 fois par semaine
- Les fils seront retirés au bout de 15 jours
- Glacer votre genou deux fois par jour et surélever le membre
- Traitement anticoagulant pour 8 jours selon vos antécédents
La rééducation débutera quelques jours après le geste opératoire, et l'appui est autorisé immédiatement.
Un petit épanchement post-opératoire est normal et peut durer jusqu'à 3-4 semaines selon le geste réalisé.
Tout symptôme anormal (fièvre, hématome, inflammation, douleur du mollet…) doit vous faire consulter votre chirurgien ou appeler le secrétariat au 03 80 65 00 30.
Complications possibles
Même lors d'une arthroscopie, la survenue d'une complication est toujours possible. La surveillance locale de votre genou est donc très importante de même que le respect des règles d'hygiène et des consignes post-opératoires.
Risques communs à toute intervention : les antécédents, votre état général, les traitements en cours peuvent influencer le déroulement de l'intervention. La consultation anesthésique préopératoire a pour but de déceler ces risques. Allergie, embolie, infection restent extrêmement rares chez le sujet jeune et en bonne santé.
Risques propres : malgré le bilan préopératoire, certaines découvertes durant l'intervention peuvent justifier une modification du plan établi initialement et une adaptation du geste chirurgical.
Préparer l'intervention et contrôle
Avant l'intervention :
- Consultez les anesthésistes plusieurs jours avant en vous munissant de tout votre dossier
- Le jour de l'opération, apportez votre bilan radiographique, des cannes anglaises et des bas à varices
Le contrôle : un contrôle systématique du genou est prévu en consultation entre 4 et 6 semaines. Prenez rendez-vous auprès du secrétariat après l'opération.