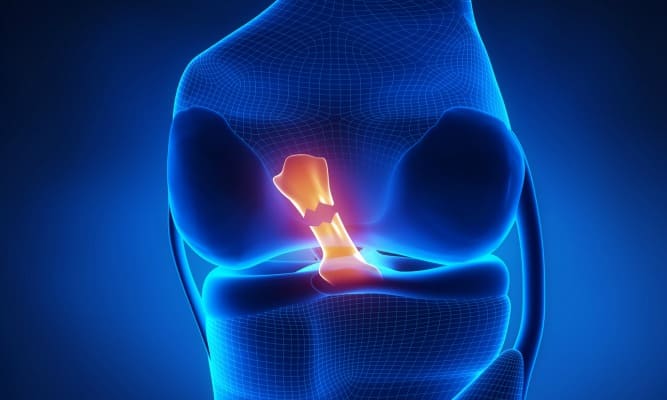
Qu'est-ce que le ligament croisé antérieur ?
Le ligament croisé antérieur (LCA) est situé au niveau de l'échancrure, au centre de votre genou. Il est situé en avant du ligament croisé postérieur et ses fibres s'attachent sur le fémur et sur le tibia. Son rôle est de limiter l'avancée du tibia par rapport au fémur notamment dans les mouvements de translation et de rotation. Il assure donc en partie la stabilité de votre genou.
La conséquence potentielle d'une rupture du LCA est l'apparition d'une instabilité fonctionnelle. Elle se traduit par une sensation de « dérobement », de « lâchage » du genou. Elle survient généralement lors de la pratique sportive mais parfois aussi dans la vie quotidienne.
Le fait de garder un genou instable peut entraîner lors d'un épisode de dérobement la constitution d'une lésion méniscale traumatique. À plus ou moins long terme, ces mouvements anormaux peuvent aussi créer des lésions cartilagineuses avec un risque accru d'arthrose.
Généralités
Faut-il opérer ?
L'indication de stabiliser votre genou par une ligamentoplastie dépend de nombreux facteurs.
L'instabilité fonctionnelle, en particulier dans la vie quotidienne, même après une rééducation bien conduite, est l'élément majeur qui poussera à proposer une ligamentoplastie même chez des sujets peu sportifs ou relativement âgés.
L'âge du patient, le niveau sportif et surtout le type de sport (pivot contact) pratiqués sont des éléments déterminants. Le risque d'entorses à répétition avec aggravation des lésions est très élevé chez les sujets jeunes pratiquant des sports contraignants pour le genou (football, ski, hand…). Il est alors déconseillé de continuer la pratique de ces sports sans avoir stabilisé le genou.
Quand opérer ?
Il n'y a jamais d'urgence à opérer une rupture isolée du ligament croisé antérieur. L'intervention doit se faire sur un genou « refroidi », c'est-à-dire non douloureux et non inflammatoire, ce qui permet de diminuer les complications et donne de meilleurs résultats.
Un traitement fonctionnel est toujours débuté en premier lieu. L'intervention se fera à distance de l'entorse, en général 2 à 6 mois après le traumatisme, lorsque le genou est redevenu indolore, sec et mobile.
Ce laps de temps permet au patient de bien comprendre les avantages et inconvénients des différents traitements et de choisir en toute connaissance de cause.
Préparer l'intervention
Consultation d'anesthésie : cette consultation est obligatoire. L'intervention sera reportée si elle n'a pas eu lieu au moins 3 jours avant. Munissez-vous de votre carnet de santé, traitement en cours et dossier médical.
Prévenir le risque d'infection :
- Réalisez une épilation de la jambe (du haut de la cuisse aux orteils) avec une crème épilatoire — pas de rasoir
- Les 3 derniers jours avant l'hospitalisation, prenez une douche matin et soir à la Bétadine rouge
- Vérifiez l'absence de lésions cutanées qui pourraient faire reporter l'intervention
Techniques chirurgicales
Ligamentoplastie au DIDT
Principe : le remplacement du ligament croisé défectueux est réalisé par un néo-ligament prélevé à partir de tendons musculaires appelés tendons de la patte d'oie (droit interne et demi-tendineux). Le but est de reconstruire le ligament de façon la plus anatomique possible.
Prélèvement : par une courte incision de 2 à 3 cm à la face interne du tibia, ces deux tendons sont prélevés à l'aide d'un stripper. Ils mesurent environ 20 à 25 cm. Ils sont ensuite suturés et tubulisés pour réaliser un nouveau ligament à quatre faisceaux très résistant (calibre 8 à 10 mm, environ 10 cm).
Reconstruction : l'intervention est menée sous arthroscopie. L'échancrure est préparée, les zones d'insertion anatomiques sont repérées. Des tunnels fémoral et tibial sont forés, et le transplant est monté à travers les tunnels.
Fixation : au fémur par deux broches résorbables transversales ou une fixation corticale, et au tibia par une cheville et une vis résorbable, complétée parfois par une agrafe.
Technique Kenneth-Jones
Principe : identique à celle du DIDT — reconstruire le ligament croisé de façon anatomique. Seul le transplant diffère : il est prélevé au dépens du tiers du tendon rotulien en emportant deux fragments osseux sur la rotule et le tibia.
Prélèvement : l'incision est verticale, à la face antérieure du genou (environ 8-10 cm). Une bandelette de 1 cm de large est prélevée avec à ses deux extrémités une petite baguette osseuse de 20 mm. Le reste du tendon est suturé.
Reconstruction : menée sous arthroscopie. Deux tunnels sont forés dans le tibia et le fémur. Le transplant est passé dans ces tunnels.
Fixation : au fémur par une vis ou un système transfixiant, et au tibia par une vis d'interférence. Ces vis fixent la baguette osseuse de façon solide dans les tunnels osseux.
Risques et complications
Risques communs à toute intervention
Toute intervention chirurgicale comporte un certain nombre de risques. Les antécédents, votre état général, les traitements en cours peuvent influencer le déroulement de l'intervention. La consultation anesthésique préopératoire a pour but de déceler ces risques.
Allergie, embolie, infection… Leur fréquence est extrêmement rare chez le sujet jeune et en bonne santé. La prévention reste le meilleur moyen de les éviter. Signalez tout antécédent familial ou personnel aux anesthésistes.
Risques propres à cette intervention
Infection du site opératoire : peut se produire malgré la prévention systématique. Ce risque est accentué par une fatigue générale ou une mauvaise hygiène.
Phlébite et embolie : peut survenir malgré la prévention par anticoagulants. La marche et la poursuite du traitement anticoagulant sont les meilleurs moyens d'éviter ces complications.
Hématome : se limite le plus souvent à une petite tuméfaction. Parfois un saignement plus important peut remplir l'articulation et nécessiter une ponction ou un lavage.
Raideur : une contracture réflexe des muscles peut gêner la récupération de la mobilité. Une cicatrisation anarchique peut créer des adhérences nécessitant une rééducation plus longue.
Épanchement : par saignement ou hydarthrose, il peut créer une réaction inflammatoire empêchant la consolidation de la greffe.
Tout symptôme anormal (fièvre, hématome, inflammation, douleur du mollet…) doit vous faire consulter votre chirurgien ou appeler le secrétariat au 03 80 65 00 30.
La rééducation
L'hospitalisation dure en moyenne 48 heures. La rééducation est débutée immédiatement dès le lendemain de l'intervention. Les techniques arthroscopiques l'ont rendue plus facile. Même si les suites peuvent paraître rapides, il faut respecter les consignes pour ne pas hypersolliciter le transplant.
Phase 1 — De la sortie à la 6ᵉ semaine
Rééducation douce en cabinet de kinésithérapie ou en centre externe.
- Mobilités progressives sans dépasser 100° de flexion
- Vérifier que l'extension est complète
- Aucun travail avec des poids
- Quadriceps en chaîne fermée : contractions « flash » et contractions longues
- Glacer le genou après chaque séance
- Marche en appui contact avec deux cannes et orthèse
- À partir de 30 jours : appui complet autorisé avec attelle
Phase 2 — De la 6ᵉ semaine au 3ᵉ mois
- Gagner en amplitude articulaire en flexion (130°-140°), conserver l'extension
- Renfort des ischio-jambiers en statique, excentrique et concentrique
- Quadriceps en chaîne fermée et en co-contraction
- Travail proprioceptif en décharge et en charge, plateau de Freeman
- Stepper progressif, presse en bipodal, vélo d'appartement
Phase 3 — Du 4ᵉ au 6ᵉ mois
Préparation de la reprise sportive. Poursuite de la musculation. Le vélo, le footing en ligne et la natation sont autorisés.
Reprise du sport
- 3ᵉ mois : sports en ligne — vélo, natation (sans brasse), footing
- 6ᵉ mois : sport avec pivot sans contact, loisir — tennis, ski…
- 7-8ᵉ mois : sport en compétition, pivot contact, collectif — foot, hand, judo…